『自分らしく、最期まで。』在宅看取りを悩んでいるあなたへ。

お看取りが不安に思うことは、ごく自然な気持ちであると考えます。それは経験があるにしろ、ないにしろです。その方によって個人差があることを押さえながらも、「緩和ケア普及のための地域プロジェクト:OPTIM study(厚生労働科学研究 がん対策のための戦略研究)」による、『これからの過ごし方について』という パンフレットが配布されています。ご家族向けでわかりやすく書かれているので、訪問診療の先生がご家族にお渡ししていることも良く目にします。医療者が本人やご家族に看取りの心構えについて説明するためのツールなのですが、一般的なこれからの過ごし方をイメージがつきやすくなると思います。 パンフレットをなぞりながら、今までお看取りを含め、お手伝いさせて頂いた方々から教わったことをお伝えできたらと思います。前にお話した全人的苦痛緩和 や過ごし方からも、『おうち』は大切な役割があることも伝わるとうれしいです。
目次

嵐の中で視界ゼロに感じている方も少なくありません。 心配かどうかも頭が回らない状況であっても当然です。 状況を受け入れられずに気持ちが塞がっていることもあるでしょう。これからの人生についてやご家族への心配もありますよね。 どんな状況であっても、よかったら不安は言葉にして いただけると助かります。 心がほんの少し軽くなって頂けたらと願っています。 たとえ嵐の真っ只中であっても、 この先が荒野であったとしても、 明かりを探す旅をご一緒できたらと思います。
これからの過ごし方について
今、どんなことがご心配ですか?

□これからどのようになっていくのでしょうか?
➡︎【こらからどうなるのでしょうか?】
□苦しさは増えていくのでしょうか?
苦しさを和らげてもらえるのでしょうか?
➡︎【苦しさは増すのでしょうか?】
□つじつまの合わないことを言ったり
手足を動かして落ち着きません。
➡︎【つじつまが合わず、いつもと違う行動をとるとき】
□のどがゴロゴロしていて苦しそうです。
➡︎【のどが「ゴロゴロ」するとき】
□食べられないし水も飲めないので
衰弱していくのではないかと心配です。
➡︎【点滴について考えるとき】
これからどこでどのように過ごしていきたいですか
※患者さんがお話できないときは、以前の意思をお知らせください
□できるだけ苦しくなく穏やかに過ごしたい
□ご家族に囲まれた中で過ごしたい
□できるだけ家族でみてあげたい
◾過ごしたい場所 □病院 □自宅 □介護施設 □その他
⚫︎できるだけご希望に沿って過ごせるようにサポートしていきます。
⚫︎患者さんのお体の状態によっては、ご希望の療養場所への移動が負担となることもあります。
これからの過ごし方なんて、皆目検討もつかないのではありませんか?
どうなるのかも想像もつかないのに、どこでどのように過ごしたいのかも言い切れないかもしれません。家族には迷惑かけたくないという言葉も多く聞かれます。大切な家族だからこそ、負担をかけたくない。その一方で、以前記載したアンケートにもある通りに、介護の受け手世代は、家族等との十分な時間を過ごせることを重視したいことと回答されているのですよね。それは捉え方の違いで、根本には相手を思いやる気持ちが双方にあふれているように私は感じます。ご本人とご家族との潤滑油となることは私たちが大切にしたいことのひとつです。
病院の天井と家の天井は同じだと思っていたけれど、こんなに違うと思わなかったよ
今考えていることと、実際とは違うかもしれません。気持ちが変わることも当然だと私は考えます。ご本人の気持ち・ご家族の気持ちはそれぞれですが、トイレに一人で行けているうちは家で過ごしたいと、在宅療養を始め過ごしているうちに最期までお家でいらっしゃった方は少なくありません。
お住まいの地域性によっては、医療施設や介護施設の資源の影響もあると思います。社会全体の流れからみて、核家族から単身世帯へ、全体の7割が共働き世帯の増加による介護の担い手力(インフォーマル支援力)の低下も困難を助長させています。
やらないで後悔するよりは、やって後悔したほうがまだ救われます。
身体的精神的にもシンドイ状況で次々と身体が変化してくる、すべてが八方塞がりに感じるかもしれません。ワラをも持つかみたいというのは、周りのものも感じていることでしょう。そんなあなたを思い、なんとか役に立ちたいと思っている支えがあります。
「家に帰りたい」、初めて涙とともに気持ちがあふれました。手伝ってもらえるだろうかなんて、初めてのお願いで。 何も出来ないかもしれないけど、私で良ければ、せめて何かの役に立ちたいと思いました。
本人は家で最期まで過ごしたいと言っています。この家で苦労した人生だったから、最期までここで過ごさせてあげたいです。
施設開所当初から家族のように一緒に日々を過ごしてきたから、最期まで家族のようなスタッフに囲まれながら過ごしてほしい。
自営業を営みながら、お仕事の合間でお看取りのお世話をされました。小1の曾孫ちゃんも自分からお手伝いをしてくれて、命を感じてくれたかけがえのない経験だったと思います。わたしたち訪問看護師も同じく、お役に立てたらと願っています。
こんなケア・工夫をします(訪問看護Ver.)
⚫︎定期的にお体の状態をみていきます。
ご希望や体の様子で訪問回数を相談します。血圧値や体温、脈の数や触れ方、手足の温かさや皮膚の色、息の様子やリズム、酸素飽和度の変化、お顔の表情や過ごし方の様子、聴診器を当てて呼吸の音や心臓の音、腸の動きの音を聴取し、直接お身体に触れいつもとの違いがないか確認します。
▶︎苦しくなく過ごせるように、苦しさがある場合に薬が使えるようにしておきます。痛みや苦しみはできるだけ少なくできたらと願っています。
▶︎苦しさ(痛み・息の苦しさ・吐き気など)があるときには、必要な薬をあらかじめ使えるようにします。
主治医に必要な薬をあらかじめ処方してもらいます。もしも辛さが出た時にすぐに薬を使えるように準備してもらいます。薬を飲むことも辛くなることもあるので、貼り薬や坐薬、看護師がかけつけてすぐ対応できるための点滴や注射剤をあらかじめ、ご自宅に配置することが多いです。

▶︎倦怠感などで身の置き所がない、落ち着かない場合には、一時的にお休みできるようにお薬を使うこともできます。
▶︎お身体の状態にあわせて、適切で安全に薬が使われているかを観察します。
▶︎ご本人のお体の状態によっては薬の作用が強く出ることがあります。予測される変化をその都度お知らせし対応します。
⚫︎患者さんの負担になる検査や治療を見直します。
▶︎採血やレントゲンなどの負担になる検査は必要最小限にしていきます。
▶︎痰の吸引が患者さんにとっては苦痛となることがあるので、吸引が患者さんにとって苦痛となることがあるので、吸引は控えて痰の分泌をおさえる薬を使うこともあります。
▶︎点滴を行うことで、逆にむくみや息苦しさが増すことがあるので点滴の量を調整します。
体が弱ってくるとご自分で痰が出せなくなり、喉元でゴロゴロと痰がたまることがあります。緩和ケアの考え方として、なるべく苦しくならない方法をと相談していきます。ですから痰がご自分で出せなくなったら苦しくなるので、痰が少なくなるように整えていきます。ご自宅用の吸引器で痰を吸引することもありますが、苦しすぎない程度でご家族に協力して頂くこともあります。
のどが「ゴロゴロ」するときの項目で、改めてお伝えしますね。
⚫︎日々の生活が安楽に過ごせるようにお手伝いします
介護保険の申請をされると介護度によって安楽な生活のためのサービスを受けられます。一般的に電動ベットやマットレスなどのレンタルサービスを受ける方が多いです。病状によっては先を見据えた方が良いこともあります。
▶︎お体を動かさなくても床ずれができないように、定期的に体の位置やマットを工夫していきます。
導入時期からの3モーター付きの電動ベッドや寝たきり状態でしたら自動体交付きエアーマットのレンタルをおすすめします。
▶︎患者さんの状態にあわせて、お体を拭いたり、髪や手足をきれいにします。
健康な時期とは違って、その日の体調によって、保清も検討します。部分的に保清を分けたり、お体の負担にならないような保清方法を工夫します。訪問入浴サービスを利用する方もいらっしゃいます。
▶︎お腹の張り具合などをみながらお通じの調整をします。
▶︎負担のない排泄の方法を提案します。
オムツ交換に不安を感じる方もいらっしゃいます。不安に応じたサポートをします。
ご本人も介護の担い手も双方が安楽に過ごせるように知恵をしぼります。自宅ならではの方法やお助けアイテムもあります。オムツの種類も体調よって適したものに変更します。シモの世話は受けたくない、最後まで自力でトイレで用を済ませたいという思いは私も同じです。でも現実は厳しいのです…。私もシモの世話は自分で出来なくなればお願いすると思います、願わくば信頼できる相手にお願いしたいものです。
⚫︎ご家族の心配事が少なく、ご希望がかなえられるようにお手伝いします
▶︎ご家族の心配事・ご希望をその都度伺います。
むしろ心配事や不安なことだらけなのかもしれません。
病気を克服することだけに精一杯で最期をどう過ごすかなんて考える間もなく、いや考えられずにここまで戦ってきた方も多いことでしょう。それとも平均寿命年齢をこえ、人間としての老化の終着駅に向かっている方もいらっしゃるのかもしれません。突然に最期という言葉を突き詰められたように感じていることでしょう。よかったらそんな率直なお気持ちを言葉にしてみませんか。ささやかであっても希望をかなえたい、それが今の真っ暗なトンネルの中の一筋の光となれるのかもしれません。まずは1日を過ごす、そしてまた1日と、一歩一歩と日々を一緒に重ねていきましょう。日々の中でも心配事は生まれてくるかもしれません。それもわかちあいながら、次の一歩へのお手伝いができたらと願っています。

こんな時は、連絡してください
・おくすりを使っても痛みや息苦しさが楽にならない。
・原因はわからないけど何か苦しそうで落ち着かない。
どんなささいなことでも構いません。お話だけでも気持ちが楽になることもありますので、どうぞご相談下さい。
これからどうなるのでしょうか?
1週間前〜の変化
だんだんと眠られている時間が長くなっていきます。
夢と現実をいったりきたりするような状態になることがあります。その時できること、話しておきたいことは先送りせず、今伝えておく様にしましょう。
1、2日〜数時間前の変化
声をかけても目を覚ますことが少なくなります。
眠気が増すことがあります。眠気があることで、苦痛がやわらげられていることが多くなります。
80%くらいの方はゆっくりとこのような変化がでてきます。
20%くらいの方では上記のような変化がなく急に息をひきとられることがあります。

私の経験の中においても、個人差がとても大きく、あくまでも予測でしかないと前置きしながらお話します。1日でも1時間でも1分、1秒でも多くご家族や私たちと一緒に過ごして欲しいと願ってはいますが、その時その時を大切に過ごしながら、思い立ったが吉日と先延ばしにしないことをお勧めします。それはご本人にもご家族にもお伝えします。良い意味で医療者の常識を越えて、不思議な力を感じることはたくさんあります。そのご本人が選んだ時に旅立つのだなあと思える場面を数えきれないくらい立ち会わせて頂きました。
そのほかよくある変化として…
▶︎食べたり飲んだりすることが減り、飲み込みにくくなったりむせたりすることがあります。
▶︎おしっこの量が少なく濃くなるなります。
▶︎つじつまの合わないことを言ったり、手足を動かずことなど落ち着かなくなることがあります。

食べ飲みできなくなることを目の当たりにすると、とてもお辛く感じる方が多いと思います。なんとか食べたり飲んだりしていただくことで、少しでもそばにいて欲しいと願うことは当然です。
果たして、このままお家で過ごすことで命を縮めることにならないか、苦しさを増すことにならないかと心配になることでしょう。もしもそんな心配を感じたら、ひとりで抱え込まずに私たち訪問看護師にぶつけて頂けませんか?ご本人とご家族のお気持ちをわかることで、お伝えできることがあります。主治医の先生とも相談をします。「どうせ後悔するのなら、やって後悔した方がいい」とお話される方がいらっしゃいました。まずはお気持ちを言葉にしてみませんか?
▶︎のどもとでゴロゴロという音がすることがあります。
唾液をうまく飲みめなくなるためです。眠っていらっしゃることが多いので苦しさは少ないことが多いですが、意識があり苦しさがあるときはだ液を減らす薬があります。
▶︎呼吸のリズムが不規則になったり、息をすると同時に肩や顎が動くようになります。
呼吸する筋肉が収縮するとともに、肺の動きが悪くなって首が動く様になるためです。「あえいでいるように見える」ことがありますが、苦しいからではなく、自然な動きですので心配はありません。
▶︎手足の先が冷たく青ざめ、脈が弱くなります。
血圧が下がり循環が悪くなるためです。
◎全ての方が同じ経過を経るものではなく、その方によって異なります。医師や看護師と一緒にその時の状態を確認してください。
心臓や呼吸がとまるとき/とまっているのに気が付いたときどうしたらよいでしょうか?
⚫︎突拍的な不整脈や事故ではなく、全身の状態が悪くなった患者さんの場合、人工呼吸や心臓マッサージなどの心肺蘇生で回復できることはほとんどありません。
⚫︎人工呼吸や心臓マッサージそのものが患者さんにとっては苦痛になる可能性があります。
⚫︎直前までお元気だった場合を除くと、心肺蘇生は行わずに静かに見守ってあげるのがよいと思います。
⚫︎事前に医師や看護師を話し合っておきましょう。

アドバンス・ケア・プランニング(ACP)という言葉をご存知でしょうか?
将来の医療やケアについて、患者本人を中心に家族や医療・ケアチームが話し合い、患者本人の意思決定を支援する取り組みのことです。愛称として「人生会議」とも呼ばれます。ACPでは、患者本人の人生観や価値観、希望に沿った医療やケアを具体化することを目標としています。話し合いの中では、人生最期の状況での心肺蘇生や希望する治療についての考えや希望をお聞きすることもあります。
苦しさは増すのでしょうか
この先はもっと苦しさが増すのでしょうか?
とてもデリケートな局面と言えますね。
苦しいか、苦しくないのか。苦しそうに見えるのか、そうでもないのか。千差万別の捉え方があります。後にお話する『せん妄状態』による苦痛があることにも通じと思います。大切なのはここにおいても、まずは率直なお気持ちを共有することと思います。
睡眠薬や鎮痛薬を使うと寿命が縮まるのでしょうか?

⚫︎ほとんどの場合、苦しさの原因となっていることそのものが生命機能の維持が難しいことを示します。例えば「呼吸が苦しい」のは体を維持するだけの酸素を肺にとりこめないことが原因なので、睡眠薬や鎮痛薬を使わなかったとしてに生命の危機が訪れます。
⚫︎睡眠薬や鎮痛薬を使った方と使わなかった方とで「いのちの長さ」に差はないことが確かめられています。
⚫︎睡眠薬そのものによると考えられる致命的な合併症は数%以下であることが確かめられています。
⚫︎使用する薬物の量は「苦痛のとれる最少の量」ですので「寿命を縮める量の薬物を投与する安楽死」とは全く異なる行為です。
ご家族は次のことを知っておいてください

- 寝ていている状態で苦しさは感じていないの?
深く眠っている時は苦痛を感じていないと考えられています。眉間のシワや手足の動きなどから判断できます。
- 苦痛を和らげる方法は他になかったの?
ご心配や質問がおありでしたら、いつでもお声をかけてください。医療チームで十分に検討します。
- もう話はできないの?
深く眠った場合、言葉で会話をすることは難しくなります。お話できる間に言葉で伝えておくのが良いでしょう。
患者さんが休まれているときも、こんなことをしてあげてください

眠っていても、ご本人が好きだったこと、気持ちが良かったことなどを一緒に考えながら看護させていただきます。
病状の変化があり、寝てばかり期となると、ご家族が困惑されるのは当然のことですが、捉え方はそれぞれに違います。
意志が伝わりにくくて、返事がないことを寂しく感じる。
ずっと痛がっていたから、ずっと倦怠感が辛そうだったから、本人が眠らせて
欲しいって希望していたから。
せん妄に振り回されてお互いに辛かった、せめて夜は寝てくれると安心する。
昨日までお話できていたのに、もっと話をしたかった、こんなに早いものなのですね。変化していく様に心が追いつかない。
そんな様々な戸惑いのご家族の思いの中、私たちは、いつもと変わらずにお声をかけ、いつものおしゃべりをしながら、いつものケアを続けます。好きな音楽を一緒に楽しむこともあります。ご家族とのおしゃべりの輪にも入っていただきます。嫌な気持ちのときは眉間に皺がよります。心地よければ穏やかなお顔をされています。乾いた口内に好きな飲み物をスポンジに含んでいただくこともあります。
誕生日にはみんなでおむすびを食べたいねという希望は叶わず、当日は昏睡状態に。ご家族みんなで囲んで、本人にはおにぎりを握りしめてもらう。みんなでワイワイ、おいしいねとにぎやかな空気の中、ご本人には果汁やケーキ、漬物(!)を味わっていただくと、やはり表情は緩みます。旅立たれた後に、そんな時間が後のご家族の心の拠り所になることもあります。

つじつまが合わず、いつもと違う行動をとるとき
このような状態をせん妄といいます
一般的には、あまり知られていないことなのかもしれません。現場では割と多くみられるのですが、周りの方はびっくりされることが多い印象です。
どうしてこんなことがおこるのでしょうか?

ご家族もつらいお気持ちになられると思います
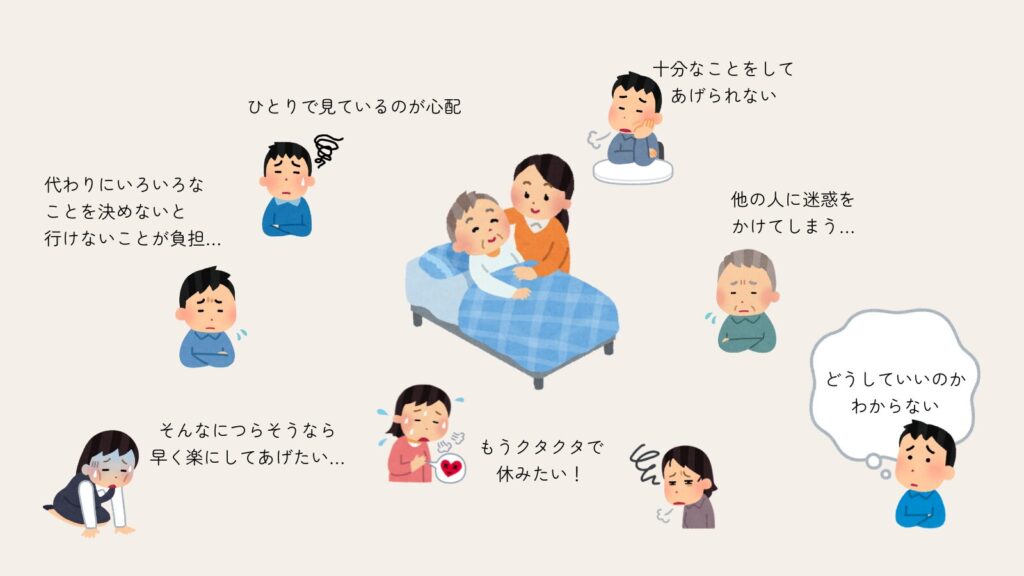
このようなお気持ちは当然のことです。
一人で考えこまずに、そばにいる誰かにお気持ちをお話しください。
医師や看護師にいつでも相談してください。
ご家族はこんなふうにしてあげてください

何か話しているがよく分からない
⚫︎どのようなことを話そうとしているのが想像してみてください。本当にあった昔のこと、今気ががりになっていることやしておきたいこと、あるいは口の渇きやトイレに行きたいと伝えようとしていることもあります。
⚫︎時間や場所が分かりにくくなることは多いですが、ご家族のことが分からなくなることはめったにありません。
⚫︎つじつまのあわない時は、患者さんの言うことを否定せずにつきあい、安心できるような会話をしてください。「間違いを正す」ことは患者さんを傷つけることがあります。
そばで何をしていいか分からない…話ができないことがつらい…
⚫︎普段の通りに声をかけたり、静かに足をマッサージしたり、ただ部屋の中でご家族でお話しされている声が聞こえるだけでも患者さんはホッとされることが多いです。
疲れてクタクタになってしまった…
⚫︎まず、あなた自身が休めるような工夫を看護師とご相談ください。 他のご家族にも協力してもらいましょう。看護師もお手伝いします。
⚫︎日中患者さんが休まれている時は、それに合わせてお休みください。
興奮状態になると、どうしていいのか…
⚫︎すぐ看護師をお呼びください
⚫︎看護師は口の渇きや排泄などの不快なことがないかを確認して対応します。 ⚫︎何かお薬が必要か相談します。お薬には、ウトウトできるくらいの弱いものから、完全に眠れるものまで何段階かありますので、意向と状態をみて決めます
自分が決めることが負担だ…
⚫︎「患者さんが以前に望まれていたこと」でご存知 のことを教えてください。ご家族に全て決めて いただく必要はありません。一緒に相談して 一番よいと思われることをしていきましょう。
ここまで、進行がんの7割以上の方におこるせん妄という状態のお話でした。
一般的には、がんといえば痛みが辛いというイメージが強いのではないでしょうか?しかし実際の支援の中でも、『せん妄』は困難になりうる症状です。せん妄の興奮を実際に目にして、ご家族はあまりの豹変振りに驚かれることも少なくありません。何度も何度も昼夜問わず、つじつまの合わないことを話され、介護する方が振り回されて疲弊される場面にも遭遇してきました。対応のヒントでもあったように、患者さんが休んでいる時に一緒にご家族も休みましょうという提言がありましたが、ご家族にもご家族の生活があり、昨今はお仕事をしながらの介護される方も多くみられます。なおのこと睡眠時間が削られると、かなり、しんどいですよね。だからと言って、介護側の都合でと、自責の念を吐露される方もいらっしゃいました。一方で、例えつじつまが合わない会話であっても、『生きている』を感じられるので、せん妄も生きている証だと捉えている方もいらっしゃいました。ひとくちにせん妄と言っても、それぞれの症状や程度があります。ご本人とっても、ご家族にとっても、在宅でのかけがえのない時間が、苦痛の思い出しか残らないのでしたら、お互いに不幸です。何を一番に大切にしていきたいのか、ご相談しながら在宅支援チームで一番良い対応を模索していきます。
のどが「ゴロゴロ」するとき
どうしてこのような症状が起こるのでしょう?

・からだが弱ると、うとうとと眠りが深くなるようになります。そうすると、唾液が上手く飲み込めなくなるため、喉に唾液が溜まって「ゴロゴロ」する状態になります。
・この症状は、約40%の方に起こります。
・自然な経過のひとつです。
症状を和らげるためにこのような方法があります。

ご家族も見ていてつらいお気持ちやご心配になられると思います。

どのような対応が良いかは、患者さんの状態によって違います。医師や看護師、ご家族一緒に話しあう機会を持ち、十分に相談して決めていきましょう。
入院中は24時間体制で看護されているので、ご自分で痰が出せない状況があると管を口や鼻から入れて、のどや気管から痰を吸引します。そのような状況があってもお家で過ごしたいなど、病院以外での生活を望まれる場合に、訪問看護ケアのご相談を受けることがあります。健康な成人の唾液量は、1日あたり1.0~1.5リットル程度で、私たちは元気なうちは意識せずに自然に飲み込んでいます。病気の影響で痰が増えることもありますが、体の衰弱とともに自然とできていたことが難しくなるので、尚のこと、のどが「ゴロゴロ」しやすいのです。実際には、痰の吸引はご本人の苦痛を伴う行為です。ケア中は辛くて思わず手で振り払いたくなるほどなのです。夜であれば眠りを妨げることにもなるでしょう。病院とは違い、終末期において、のどが「ゴロゴロ」することの苦痛をなくす、もしくは最小限にするにはどうしたらいいかと知恵をしぼります。ご家族や支援者の状況やご本人のご様子などを総合的に評価しながら、どんなケアが適切なのか検討していきます。ケアとしては、口腔ケアスポンジで口の中をきれいにしたり、お口の中の痰をかき出したり、歯医者さんでしてもらうようにお口の中にたまっている唾をご家族に吸引していただくこともあります。ずっと眠ったきりになってしまうと、体を横向きにして少しおじぎをするような角度で頭の体位を整えると、自然と口外に流れることもあります。衰弱した体が点滴を受けつけられなくなると、手足がむくんだり、ゴロゴロが増えたりするので、点滴自体が辛さを引き起こすことがあるのです。多方面の角度から、様々な気持ちを踏まえてご相談させて下さい。
点滴について考えるとき
からだにどのようなことが起こっているのでしょうか?

ご家族もつらいお気持ちやご心配になられると思います

このようなお気持ちは当然のことです。ひとりで考えこまずに、そばにいる誰かにお気持ちをお話しください。医師や看護師にいつでも相談してください。
ご家族はこんなことをしてあげてください
少しでも食べさせてあげたい・できることはすべてしてあげたい

知っておいてください
よく心配されることですが、これは医学的な事実ではありません。
⚫︎脱水傾向にあることが苦痛の原因になることはほどんどありません。むしろ、患者さんにとってやや水分が少ない状態の方が、苦痛を和らげることが多いです。
⚫︎逆に、むくみや胸水、腹水があるときは点滴を減らすことがつらい症状を和らげることになる場合があります。
⚫︎点滴などで水分や栄養分を入れたとしても、うまく利用できないので、からだの回復にはつながりません。
⚫︎逆に、お腹や胸に水がたまるなどの副作用が出る場合があります。
終わりに
ここまで「緩和ケア普及のための地域プロジェクト:OPTIM study(厚生労働科学研究 がん対策のための戦略研究)」による、『これからの過ごし方について』を引用しながら、リアルな現場で日々学んだこと感じていることを綴ってみました。目にして下さったほとんどの方は、自分とは違う世界とか、まだまだ先のことだよねと、感じたのではないでしょうか。もちろん死とは究極の喪失ですから、耐えられず今は考えたくないという方もいるでしょう。そんな方はどうぞ、読み飛ばしてください。
エンドオブライフ end-of-Life、人生の終わりって、あなたにとって いつですか?今日かもしれないしし、50年後かもしれない。では人生の終わりのケア『エンドオブライフ-ケア』は、病気や老衰で人生が限られている人のためだけのものでしょうか?よりよく死ぬことは、すなわち、死ぬまでよりよく生きることです。それは死と生とは表裏一体だということでしょう。『死』、いつかは全てを喪失するという避けることができないことが、よりよく生きたいという原動力になっているということは間違いありません。そして人生の物語のエンディングを心ゆくまで、描き続けられるようお手伝いすることが、私の使命だと感じるのです。
何故でしょうね?私の心が喜ぶ方向だからでしょうか。
まとめ
バーチャルシェアハウス オハナなおうちは、みんなの居場所です。今日も楽しい時間をありがとうございました。会えてうれしかったです。いつでも寄ってくださいね。リビングルームにはコメント欄がありますので、何かリアクションしていただけたら励みになります。お気をつけてお帰り下さいね。また、お待ちしてます。